股関節疾患
Hip股関節疾患について
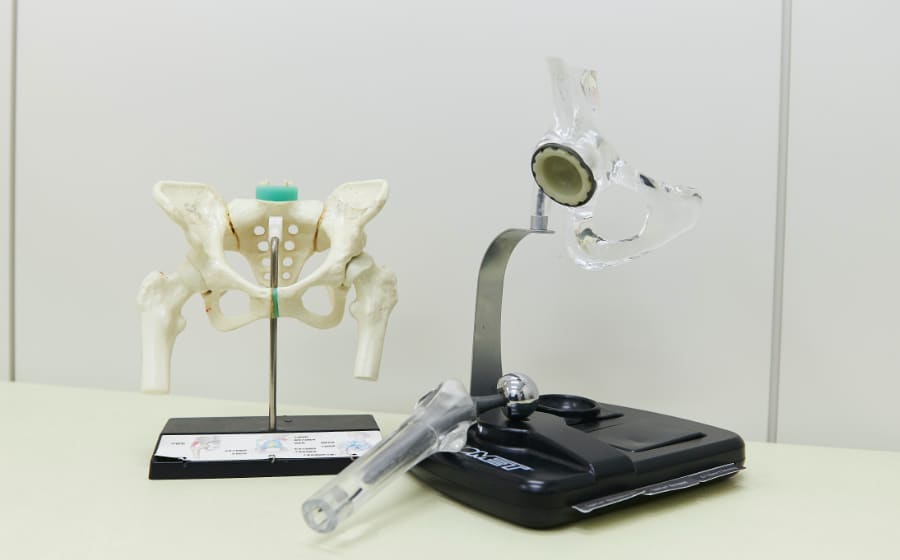
股関節について
股関節は太ももの付け根にあり、からだの中のもっとも大きな要の関節で、体重を支えています。
歩く・走る・座るなどの動きをする時に私たちの体を支えるための重要な役割を果たしており、普通に歩くだけでも体重の3〜4倍の力が股関節にかかると言われています。走っている時には体重の4〜5倍に増加するとされていて、階
段昇降、椅子からの立ち上がりでは、体重の6〜9倍の力が、さらに、床や低い位置からの立ち上がりでは、10倍の力が股関節にかかると言われています。
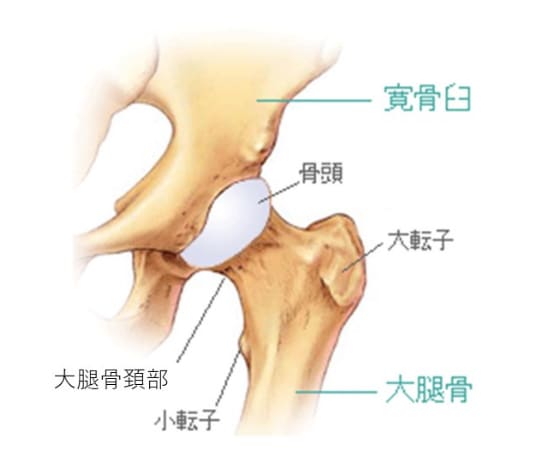
股関節は、大腿骨側にある球形の大腿骨頭と呼ばれる部分と、骨盤側で大腿骨頭の受け皿となる寛骨臼との組み合わせでできています。大腿骨頭と寛骨臼の表面は軟骨に覆われており、関節のクッションの役割を果たしています。
股関節は筋肉や腱などで全体を覆われているため、安定性を保ったままいろいろな方向に動かすことができます。正常な股関節では、寛骨臼が骨頭の約4/5を包み込むことで関節を安定させていて、走ったりジャンプしたりしても股関節がぐらぐらしないのは、筋肉や靱帯の働きによるものです。軟骨が加齢や何らかの疾患などの原因によりすり減ってくると痛みを生じてくるようになり、骨の変形を生じてしまいます。
当科での治療について
当科では、変形性股関節症、大腿骨頭壊死、股関節唇損傷(インピンジメント障害)などの成人股関節疾患や障害、および、乳児の股関節脱臼、ペルテス病、大腿骨頭すべり症などの小児股関節疾患に対し、高度な専門的診療を行っています。
手術術式としては、人工股関節置換術、再置換術、人工関節を使用しない関節温存手術(骨切り術など)も積極的に行っております。数多くの術式の中から最適の治療法を選択して行います。
股関節の対象疾患
小児股関節の対象疾患
股関節の手術について
症状が軽い場合には鎮痛剤や杖、ダイエット、運動療法などを利用して保存的治療を行います。どのようにすると痛みが強くなるかよく観察していただき、日常生活と、痛みを悪くしない股関節の使い方を、一致させることが大切です。加齢や変形性関節症などで股関節が変形・破壊されることにより強い痛みが継続している場合や、症状が進んでいる場合には、保存的治療では限界があるため手術的治療を検討します。
当科で主に行っている股関節疾患に対する代表的な手術的治療には人工股関節置換術(THA)や寛骨臼回転骨切り術(RAO)などがあります。
人工股関節置換術(THA)とは
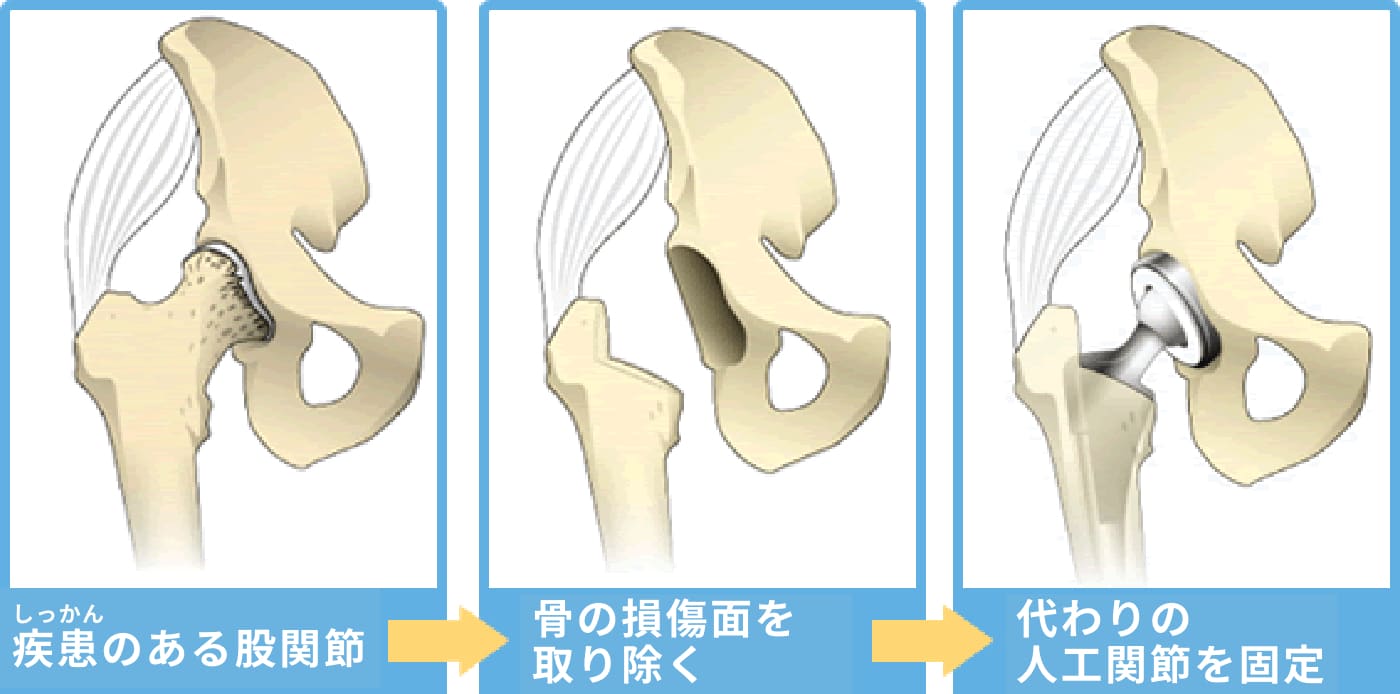
人工股関節置換術は英語で 「Total Hip Arthroplasty」「Total Hip Replacement」と表記され略して「THA」や「THR」と呼ばれています。人工股関節置換術とは、傷ついた股関節の損傷面を取り除いて、人工の関節に置き換える手術です。
手術では、まず皮膚切開し、筋肉を分けて関節を開いて大腿骨の骨頭を取り出します。続いて寛骨臼の損傷面を取り除き、金属およびポリエチレンでできた人工股関節に置き換えます。
当科ではなるべく侵襲の少ない治療を行うこと、若年では人工関節を回避することに努めていますが、実際には人工関節治療を適応せざるを得ない患者さんは大変多く、今日の股関節疾患治療の主役を演じる術式であることは事実です。その理由は、今日の人工股関節におけるインプラントテクノロジーと手術技術、術後管理システムが大きく進歩しており、手術の安全性、確実性の点でとても信頼できる治療法となっているからです。さらには、手術を受けた患者さんご本人の満足度という観点において、整形外科以外も含めたあらゆる手術術式の中で、この人工股関節が最も優れた術式であることが世界的に認められています。
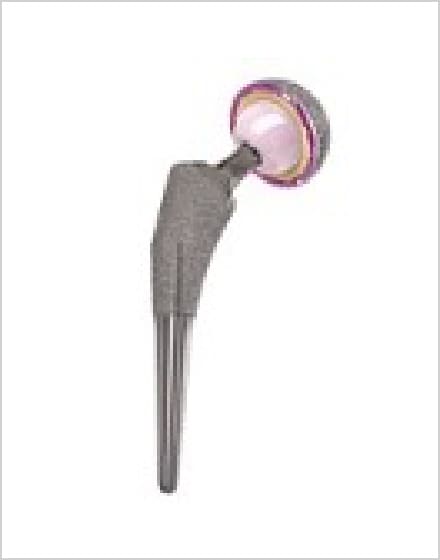
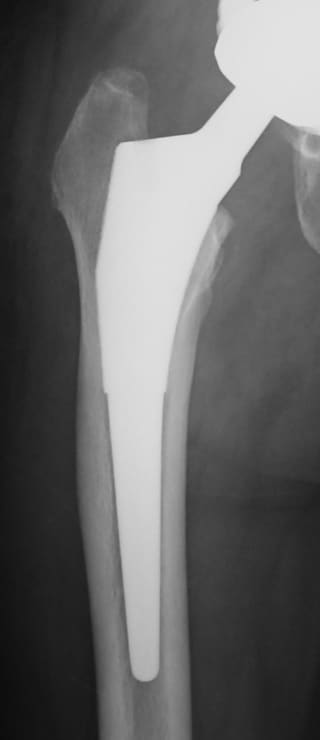
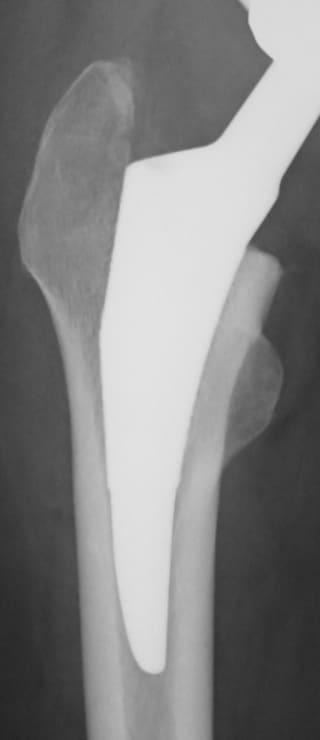
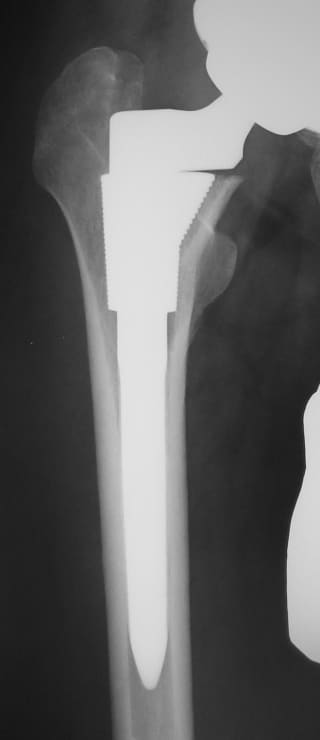
人工股関節置換術の方法は、骨とインプラントをどのように固定するかによって大きく2つの方式に分けることができ、ひとつは骨セメントという固定材料を用いる方法(セメント人工股関節)、もうひとつは骨セメントを用いずに骨とインプラントの直接結合をめざす方法(セメントレス人工股関節)です。
世界の動向としては、人工関節技術が発展を始めた当初の1970年代から1980年代にかけてはセメント方式が主流でしたが、1990年代から2000年代へとセメントレス方式が大きく見直されて主流となり、今日では本邦で行われている人工股関節の75%以上がセメントレス方式で行われています。
当科における人工股関節置換術の特徴
慈恵会医科大学 整形外科学教室は、セメントレス人工股関節の研究と臨床経験において本邦で最も古い歴史を持つ施設のひとつであり、1950年代から一貫して日本人の変形性股関節症に適したセメントレスインプラントの研究と臨床応用を進めてきました。日本人が初回手術として受ける人工股関節置換術には大きな特徴があり、それは、原因疾患のほとんどが小児期の股関節脱臼や生来の股関節形成不全を基盤とした二次性変形性股関節症であるという点です。臨床的には、骨の変形程度が強い、軟部組織の拘縮が強い、その結果として姿勢異常や跛行が著しいといった特徴があります。
このような問題点を踏まえ、当科における人工股関節治療の特徴としては、
1)変形の強い股関節にも対応できるよう、さまざまなインプラントから最適なものを選択して採用する
2)強い拘縮に対しては術中に軟部組織解離処置による治療を十分に行う
3)術後のリハビリには独自に開発した運動療法を取り入れて姿勢と跛行の改善に努める
といった治療プログラムを組んでいます。
フラット
テーパーステム
ショート
タイプステム
モデュラーステム
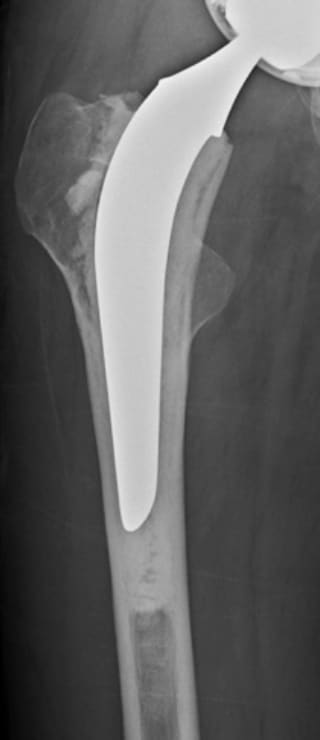
セメント再建
人工股関節置換術のアプローチ:
「前方進入法」と「後方進入法」;当科の考え方
近年、「壊れた関節をどう治すか」以前の問題である「股関節にどの方向からアプローチするか」が注目され、あたかも「その違いが良い手術であるか否かを決定する」かのように論じられているのを多く目にします。患者様としては、理解が困難な情報がさまざまに交錯し、悩ましく感じておられることと思います。当科では、「どちらから手術するか」よりも「どのような人工関節置換術を行うか」が重要(例えば、どのようなインプラントを選択しどう使いこなすか、などを議論する会 [Hip Implant Technology研究会: http://www.hit-hip.jp/index.html ] を主宰しています)と考えていますが、アプローチ法に関する理解を深めていただくために私どもの考え方を記載させていただきます。
もともと、「股関節をどちらから展開するか」にはいくつかの方法があり、わが国では、そして世界でも、股関節外旋筋を切離して後方から進入する「後方法」と、股関節外転筋の一部を切離して側方から進入する「側方法」のどちらかが使用されることがほとんどでした。しかし、近年、「低侵襲」や「早期回復」というテーマのもとに股関節周囲の筋肉を切らずに手術を行う方法(さまざまな方法が提唱されていますが「前方法」はその代表と言ってよいでしょう)が注目され、多くの議論が行われています。
前方法の特徴:
前方法のメリットは、関節周囲の筋肉や腱を切らずに筋肉と筋肉の間から手術を行うため低侵襲であり(minimally invasive surgery: MIS と呼ばれています)、回復が早い、術後の脱臼のリスクが少ないなどを期待できる可能性があるとされています。一方、股関節という大きな関節の置換術を筋肉を切らずに行うわけですので技術的な困難さを伴うことは事実です。デメリットとしていくつかの手術合併症(インプラント周囲の骨折、神経損傷、創部関連の問題や感染など)のリスクを高める可能性も議論され、とりわけ術者の経験が少ないうちは注意が必要とされています。トラブルのリスクは、手術を受ける一人ひとりの股関節の状態(重症度や難易度)と、実際に手術を執刀する術者個人の技術レベルとの相対関係で決まるため、MISを採用するか否かについてはそのリスクとベネフィット(実際に得られる成果;後述します)とを十分に比較検討する必要があると思われます。前項「当科における人工股関節置換術の特徴」で述べたように、わが国では「骨の変形が強かったり軟部組織拘縮が強かったりする二次性変形性股関節症が多い」ことにも十分に留意する必要があると思われます。
後方法の特徴:
後方法のメリットはひと言で言えば「安全・確実」という点です。一般に、膝(ひざ)関節の手術はほとんど前方から、肘(ひじ)関節の手術はほとんど後方から行われますが、その理由は前後の問題ではなく、「関節を曲げた時に凸側となる側(伸側)から行う方が観察も操作も行いやすいことはどの関節でも共通であり、また、折りたたまれる側(屈側)には大きな血管があり危険が潜む」からです。股関節にとっての伸側からのアプローチが後方法であり、股関節前方には大きな血管があります。ただ、股関節後面には「短外旋筋群」と呼ばれる短い筋群があるためこれを一時的に切離しなければならないことがデメリットとなります。さらに、ひと世代前の「旧式後方進入法」の時代にはこの筋群はあまり大切ではないと考えられていたため、切離した筋群をそのまま放置したり、あまり丁寧に修復しなかったりしたため、術後の脱臼率が高くなる傾向が報告されていました。
当科の後方進入法について:
慈恵医大股関節研究班では「安全な後方法をいかに進化させるか」をテーマとして、さまざまな研究を2008年から継続して行ってきています。まずは、後方法で切離する外旋筋群の機能解剖の研究から、それまで世界でもあまり注目されていなかった外閉鎖筋が脱臼予防に重要であることを見出し、一般的には行われていなかった、そして今日でもまだあまり行われていない、外閉鎖筋修復を開始しました。もちろん、関節包(筋肉の下層にある、関節を包む線維組織)もしっかり修復します。さらに、近年では、外閉鎖筋を含めたすべての筋群の修復方法を再検討し、以前の吸収糸を用いた一般的修復法(Kirchmayer法と呼ばれます)から高強度の非吸収糸を用いた強化修復法(Krackow法を応用しています)へと進化させ、さらなる改善に努めています。その結果、当科の後方進入法による術後の脱臼率は、さまざまな前方法と比較しても勝るとも劣らない0.4%となっています。また、「安全・確実な手術のメリット」を生かして、手術合併症は感染0.4%、骨折0.4%、神経麻痺0%という非常に低い数値を達成しています。(Hayama T, Otani T, Kawaguchi Y. J Orthop Surg. Sep-Dec 2020;28(3):2309499020956742.)
後方進入法と前方法の適応について:
当科では、後方進入法を基本として行い良好な成績を得てきましたが、現在では、より低侵襲で合併症の少ないとされている仰臥位前側方進入(ALS: Antero-lateral supine approach)を中心に手術を行っています。ALSは、筋間から進入し筋肉を切らずに手術を行う方法です。手術侵襲が非常に少なく、脱臼のリスクは大きく軽減し、日常生活動作の制限はほとんどありません。術後の入院期間は7~14日としています。確実な除痛が得られ、歩行能力を再獲得できるだけでなく、スポーツなど高いアクティビティへの復帰も可能となり、満足度の高い手術です。
人工股関節置換術のメリット
人工股関節置換術のデメリット
入院から退院の流れ
- 術後1日
- 車いす
- 術後2日以降
- 痛みに応じて歩行器などで歩行訓練
- 1週間程度
- 杖歩行の練習を開始、階段練習などを行う
- 術後約2週間で退院
寛骨臼回転骨切り術(RAO)とは
骨盤を、寛骨臼の形に沿って球形にくり抜くように骨切りし、骨頭の被覆が不足している部分をカバーするように回転移動させて新しい寛骨臼を作り上げる術式です。まだ関節軟骨が十分に残っている初期の変形性股関節症が対象となり、とくに骨頭の形が球形に近い場合が良い適応となります。手術により寛骨臼の屋根が大きくなり、骨頭に対して体重を受ける面積が拡大することで、荷重が分散されて痛みが改善されます。寛骨臼回転骨切り術は症状が進行してからでは効果が低減するので、長い期間保存治療で様子をみるのではなく、症状の進行が予想される場合は早めに手術することをお勧めしています。
当科における寛骨臼回転骨切り術の特徴
当科ではOllier変法という、股関節外側のU字型皮膚切開と大転子切離法で進入し術野全体を立体的に把握しやすい展開法を用いています。彎曲骨切りには、個々の体格に最適な骨切りができるよう4種類(通常2種類)の曲率半径のノミを用意し、必ずエックス線透視を用いて正確で安全な骨切りを行うことをルールとしています。寛骨臼骨片の固定はX線に写らない吸収性ピン、大転子の再固定にはチタン性スクリューを用います。
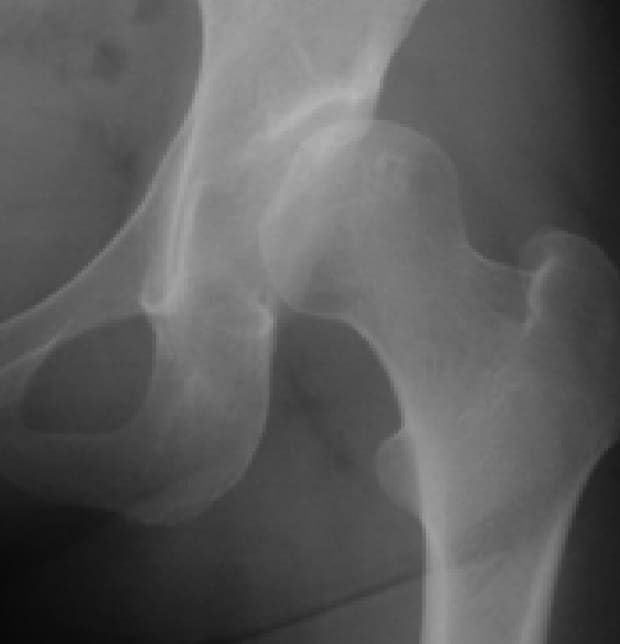
初期変形性股関節症
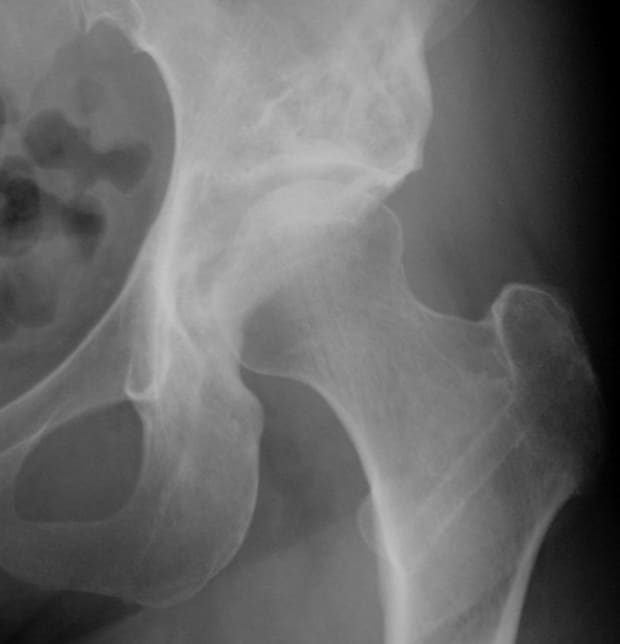
寛骨臼回転骨切り術後
寛骨臼回転骨切り術のメリット
寛骨臼回転骨切り術のデメリット
入院から退院の流れ
- 術後1〜2日
- 車いす
- 術後3週
- 足先でバランスをとりながらの起立、歩行
- 術後4週
- 1/3部分荷重 歩行練習
- 術後5週
- 1/2部分荷重 歩行練習
- 術後6週
- 2/3部分荷重
ロフストランド杖で退院
大腿骨頭壊死症に対する骨切り術
大腿骨頭壊死症は骨頭の血流が障害されて生じる疾患です。骨組織が壊死し力学的に弱くなったところに体重がかかるため、治療を行わなければ、押しつぶされて骨頭陥没を生じ、次第に二次性変形性股関節症となっていきます。
当科では、大腿骨頭壊死症に対しては、年齢、壊死部の位置と大きさなどを考慮して治療方針を決定しています。比較的若年の方では、なるべくご本人の大腿骨頭を残す、骨切り術という治療法を検討します。一方、比較的高齢の方、若年でも壊死範囲が非常に広範な場合などは、人工股関節による治療を検討することになります。
1.弯曲内反骨切り術
大腿骨頭壊死症では、大腿骨頭の中に壊死している領域と健常に残されている領域があります。そこで、骨頭の健常な部分を関節荷重部へ、そして、壊死部分をあまり荷重がかからない部分へと移動させるのが大腿骨骨切り術による治療法です。壊死部分が比較的小さく骨頭外側に健常部が残っている場合は、骨頭を内側に傾けることで健常部を関節荷重部へと移す大腿骨内反骨切り術を行います。骨切りによる下肢短縮を最低限にするため、彎曲内反骨切り術という方法を用いています。
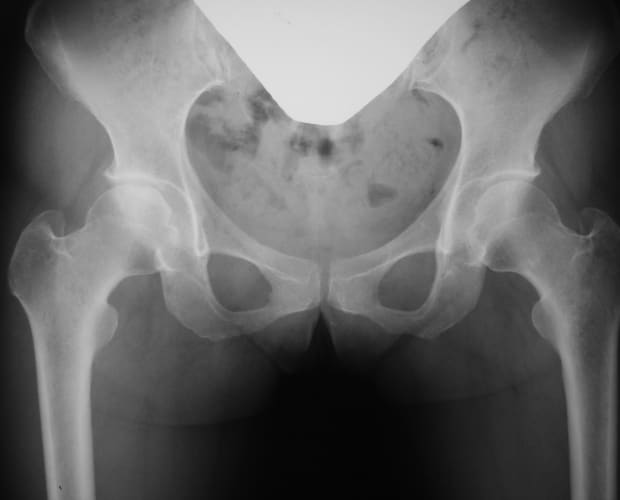
右大腿骨頭壊死症
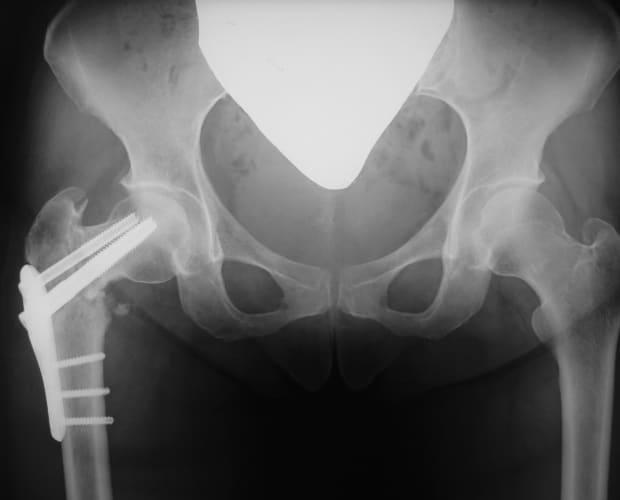
大腿骨彎曲内反骨切り術後
2.大腿骨頭回転骨切り術
壊死部分が比較的大きい場合、骨頭の前方や後方に健常部が残っている場合は、大腿骨頭〜頚部をその軸の周りに回転させるように移動する大腿骨頭回転骨切り術を行います。骨頭を前方へ回転する場合を前方回転骨切り術、後方へ回転する場合を後方回転骨切り術と呼び、状況に応じて、さらに骨頭を内側へ傾斜させるような移動
(内反)を加味します。
どのような骨切り術を行うかの詳細については、X線、MRI、CTなどの検査結果から検討し、細かい手術計画を立てていきます。
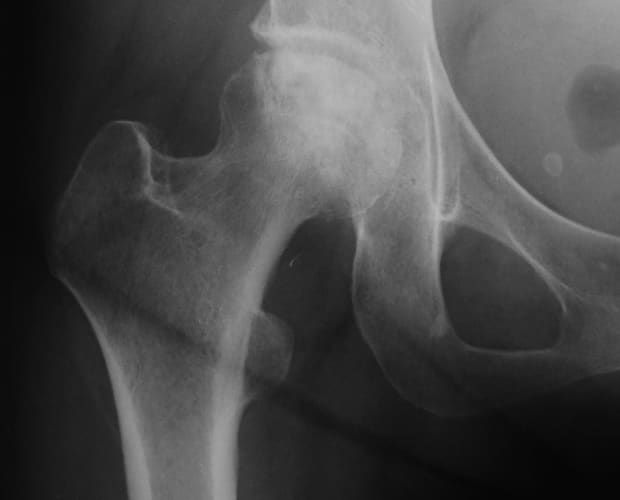
右大腿骨頭壊死症
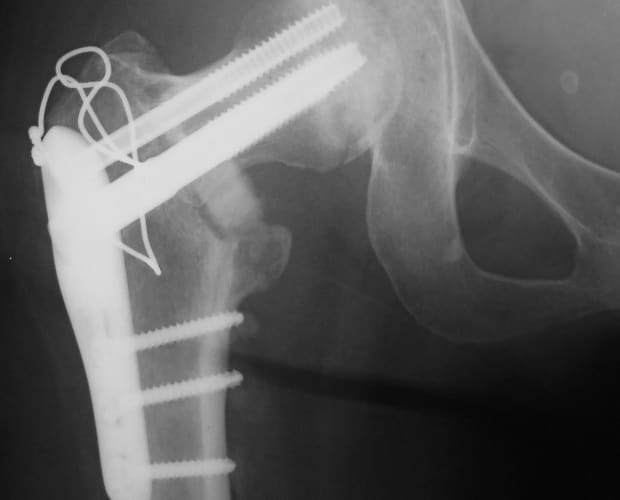
大腿骨頭前方回転骨切り術後
人工股関節再置換術(入れ換え手術)について
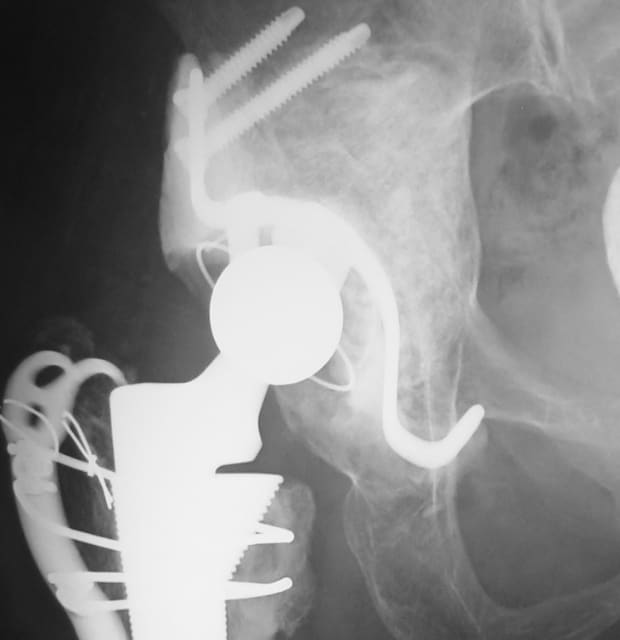
既存の人工股関節を新しいインプラントに入れ換える再置換手術では、長年の使用によりインプラントの緩みや移動が起こり、また、ポリエチレンの摩耗に由来する骨溶解も生じる結果、インプラント周囲にはしばしば高度な骨欠損を伴っています。ここに新しいインプラントをしっかりと再建するためには、まず、この骨欠損に十分な骨移植を行うことで骨盤、大腿骨を量的、質的に改善しておくことが必要です。
骨移植としては自分自身の別の部位の骨を採取してくる自家骨移植と、冷凍保存された他人の骨を利用する同種骨移植がありますが、多くの場合は多量の移植骨を必要とするため、同種骨を利用します。同種骨移植では、内蔵の臓器移植や輸血のように免疫応答による拒絶反応を示すことは基本的になく、したがって、血液型や免疫タイプを適合させる必要はありません。通常、母床の骨と良好になじみ、少しずつ自分の骨へと置き換わって行きます。
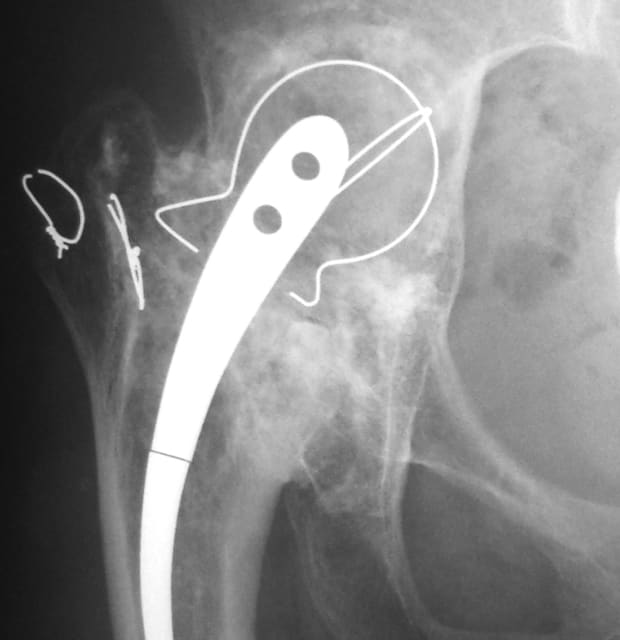
56年前に手術された人工骨頭と巨大な骨盤骨欠損
同種骨移植を用いた骨盤再建術後
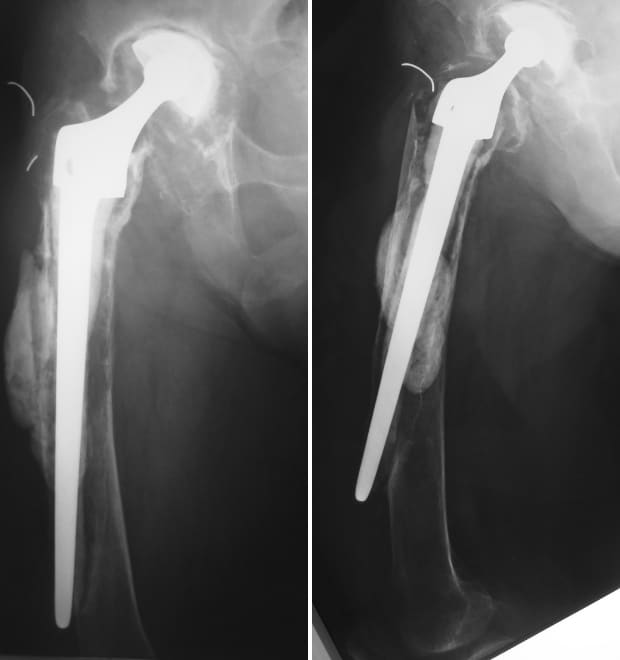
22年前に手術された人工股関節再置換術と
巨大な大腿骨欠損
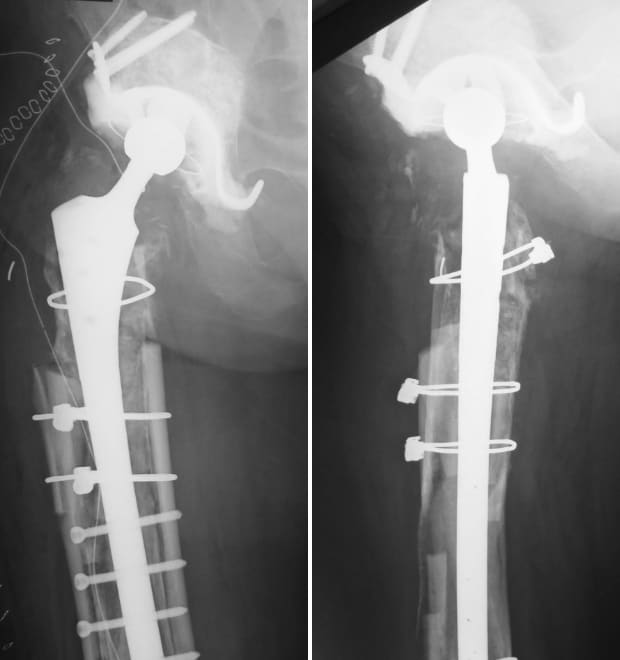
同種骨を用いた大腿骨再建術後
股関節唇損傷・大腿骨寛骨臼インピンジメント
股関節唇損傷に対する考え方も、ここ数年~10年で大きく変化しつつあります。以前は、寛骨臼形成不全を伴わない股関節唇損傷の発生メカニズムは明らかではなく、治療としては断裂した関節唇を関節鏡下に切除することにとどまっていました。しかし、近年、多くの関節唇障害が大腿骨頭~頚部と寛骨臼辺縁との衝突(インピンジメント)によって発生することが明らかとなりました。
FAIには、大腿骨頭から頚部への移行部が隆起しているCam-typeと寛骨臼の被覆が過剰なPincer-typeがあり、骨同士がぶつかり合うことで関節唇や軟骨の損傷を引き起こすのです。関節唇の処置を行うにとどまらず、原因となる骨同士の衝突自体を回避する治療を行います。下に示す症例は、大腿骨頭から頚部への移行部が盛り上がっているという形態異常のために関節唇損傷となったCam-typeと呼ばれるFAIです。この方の場合は右の大腿骨頭から頚部の骨隆起を鏡視下に削り整えるという治療を行いました。
慈恵会医科大学の本院では、基本的に股関節鏡を用いて低侵襲に股関節唇縫合術や部分切除術さらには、大腿骨頚部の骨軟骨形成術を行っており、早期に仕事やスポーツに復帰できるよう治療を行っています。傷口は1cm程度のものが2から3箇所程度であります。2009年頃より本格的に股関節鏡視下手術に取り組んでおり、年間に30例程度の症例数を股関節鏡技術認定医(附属病院 藤井)により行なっています。治療は、慈恵会第三病院の股関節スタッフと、本院の股関節スタッフが連携して行います。
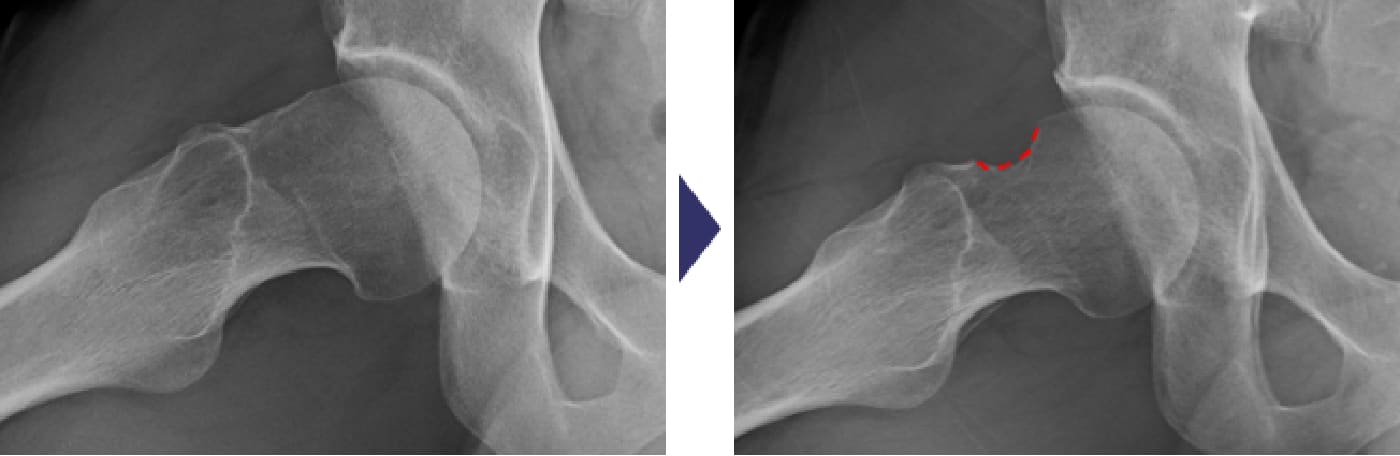
単純X線股関節側面像:大腿骨の骨頭頸部移行部の骨隆起(cam病変)を切除
その他の関節温存手術
2022年に開講100年を迎える慈恵会医科大学整形外科学講座の長い歴史において、股関節の診療・研究は常にその中心的役割を果たしてきましたが、その中でも特徴的であることは、変形性股関節症の患者さんを数多く診療してきたという点です。変形性股関節症に対しては、通常、いくつかの手術法を使い分けながら治療を行いますが、当科ではできる限り多くの術式に精通しそれらの中から個々の病状や年齢に応じて最も適切で侵襲の少ない術式を選択していくよう心がけています。
骨盤側術式
1.寛骨臼回転骨切り術
寛骨臼回転骨切り術の説明はこちらへ
2.臼蓋棚形成術
臼蓋の被覆が不足して外側にはみ出している骨頭部分を上方から被ってあげるように、骨盤から採取した板状の骨片をあたかも棚を作るように臼蓋上部に打ち込み、新しい寛骨臼を形成する術式です。初期の変形性股関節症で骨頭に変形がある場合などが良い適応となります。
通常はSmith-Petersen法という前方進入で1枚の棚形成を行いますが、当科では、高度な寛骨臼形成不全股には前述の大転子切離法を用いて2枚の棚を広範囲、立体的に形成することも行っています。
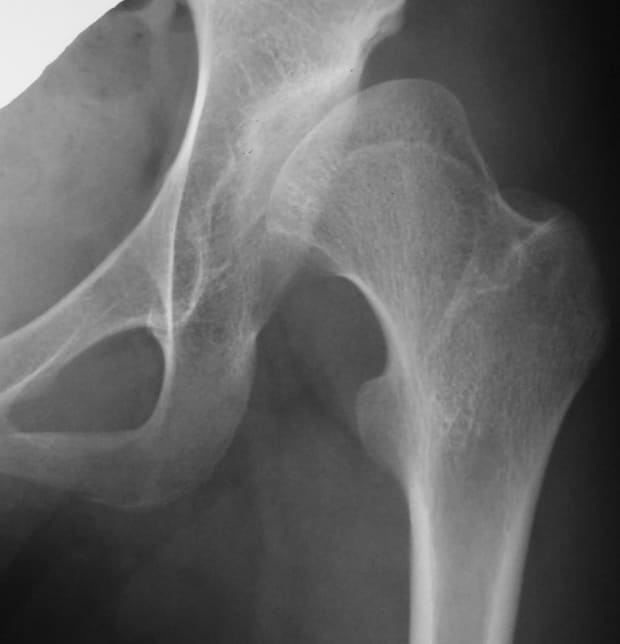
初期変形性股関節症
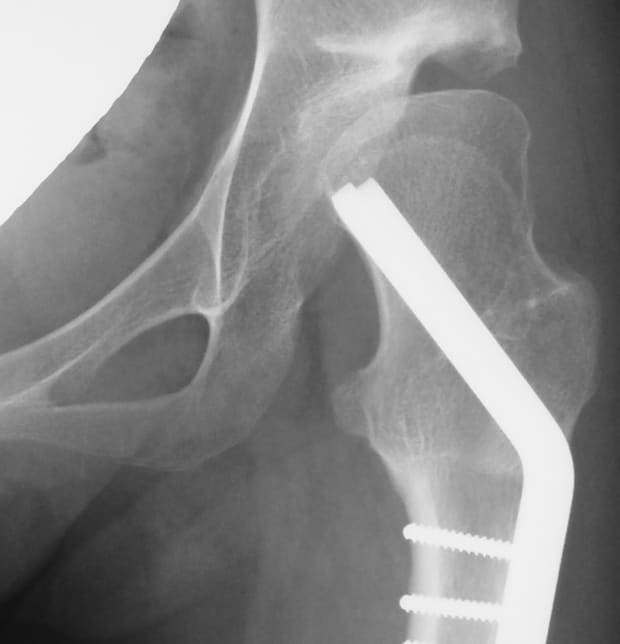
臼蓋棚形成術+大腿骨外反骨切り術後
3.キアリ骨盤骨切り術
骨盤を寛骨臼上方で外側から内側へ横断するように骨切りし、下方骨片を内側へ、上方骨片を外側へと移動する術式です。骨頭が内側へ、腸骨翼が外側へと移動することにより、また、不足していた骨頭被覆が増加することにより、股関節を取り囲む力学環境が大きく改善されます。当科では、股関節外側の弧状皮切と大転子切離法で進入し、骨盤を立体的なドーム状に骨切りする方法を採用しています。初期から末期までさまざまな病態に応用可能な術式ですが、当科ではしばしば進行した変形性股関節症で人工関節置換術の適応にはまだ若いという場合に応用しています。
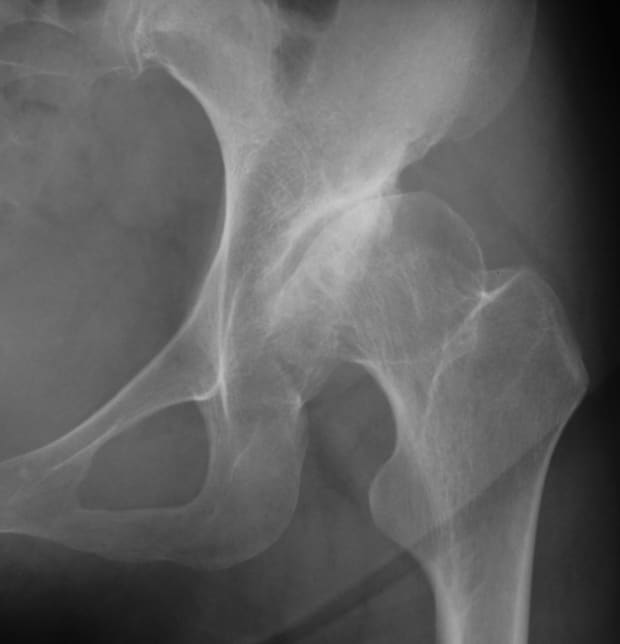
進行期変形性股関節症
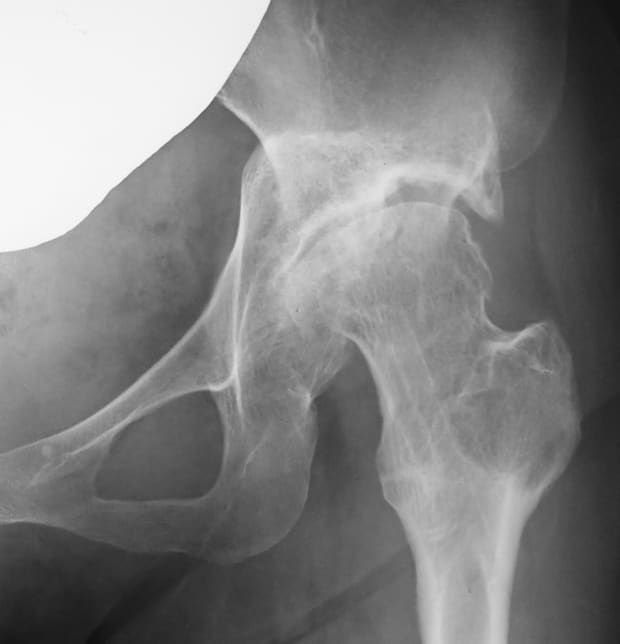
キアリ骨盤骨切り術+大腿骨外反骨切り術後
大腿骨側術式
大腿骨側では「骨頭の向きを変化させる」ことを目的として大腿骨骨切り術を行います。つまり、頚部のやや下方で大腿骨をいったん2分し、角度を変化させた上で再固定して骨癒合を待ち、新しい大腿骨形態を作ることで股関節に力学的に有利な状態を作ります。骨頭〜頚部を内側に倒すようにするのを内反骨切り術、上方へ起こすようにするものを外反骨切り術と呼びます。また、骨頭から頚部の捻れ状態を調整することもあり、前方への捻れを減らすように行うものを減捻骨切り術、減捻と内反を組み合わせるものを減捻内反骨切り術と呼びます。大腿骨の内固定には金属プレート、スクリュー、ピン、ワイヤーなどを状況によって使い分けます。
骨盤+大腿骨の複合術式
骨盤または大腿骨どちらか一方の術式のみでは効果が不十分と思われる場合は、しばしば両者を組み合わせた手術を行います。すなわち、上記の寛骨臼側術式のうちのひとつと大腿骨骨切り術を同時に行うことにより、より良い形態的適合、より良い力学的環境を獲得しようとするものです。
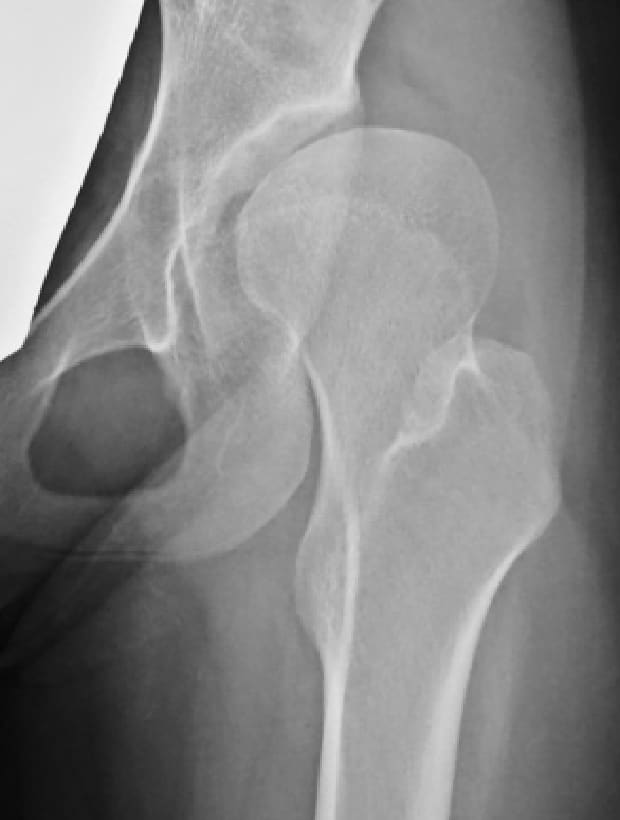
初期変形性股関節症
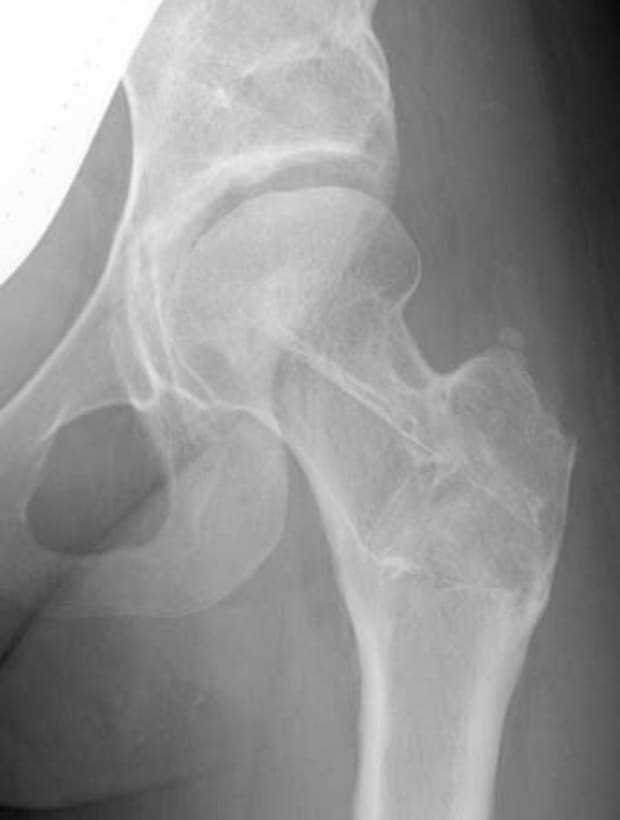
寛骨臼回転骨切り術+大腿骨減捻内反骨切り術後
筋解離術
当科で1960年から伝統的に行ってきた方法です。
現在の術式は、股関節前方の小さな皮切から2つの筋肉の解離と関節包靭帯解離、関節内処置を行い、最後に内転筋の皮下切腱を追加するものです。骨に手を加えないので非常に低侵襲な術式です。一般に、除痛効果に優れた手技として認められていますが、当科では多くの症例の検討から、適切な手術適応を選択することによってX線学的な関節修復効果も得ることができる方法として行っています。末期変形性股関節症で人工関節にはまだ若いという症例のうち、増殖性骨形成が旺盛で広い骨接触面が再構築されている、関節接触面の糜爛状骨破壊が強い、疼痛が強い、といった臨床的特徴を持つ場合に応用しています。
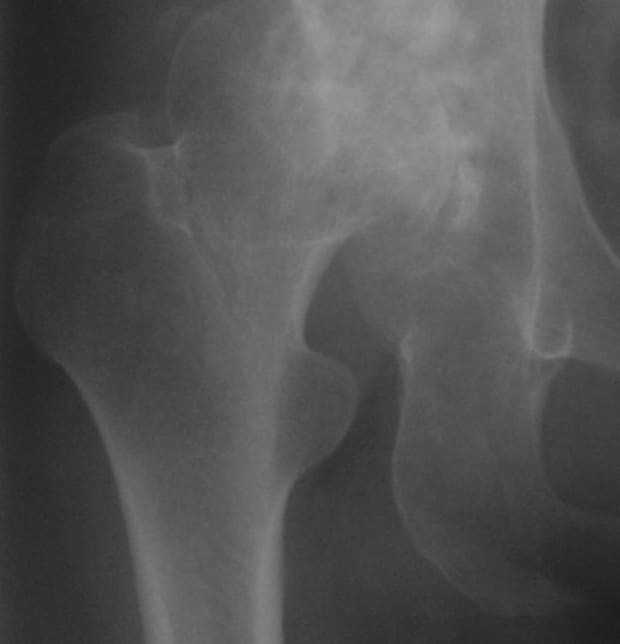
末期変形性股関節症
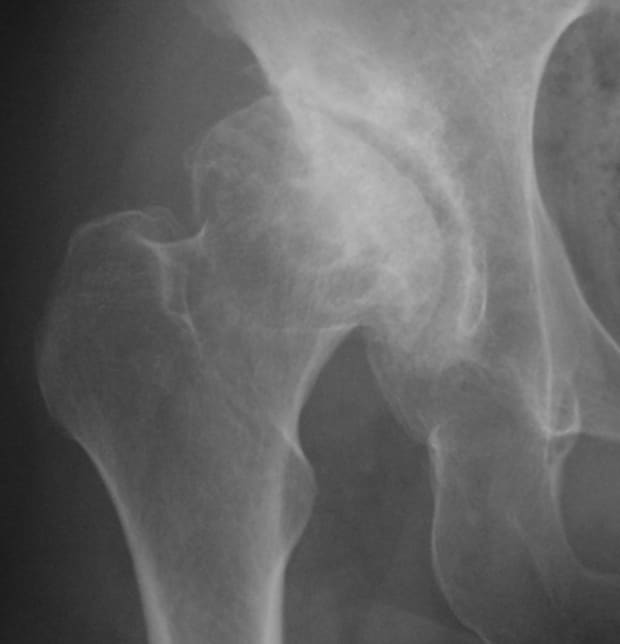
筋解離術後
実績について
| 2017年度 | 2018年度 | 2019年度 | |
|---|---|---|---|
| THA | 102 | 109 | 130 |
| 人工股関 節再置換術 |
6 | 9 | 12 |
| RAO | 13 | 3 | 8 |
| その他の 関節温存手術 |
1 | 1 | 1 |
| 小児疾患 | 8 | 5 | 7 |
| 合計 | 153 | 153 | 176 |
費用について
当科の治療に必要な費用は、高額療養費制度が適応されます。
※高額療養費制度とは、医療機関や薬局の窓口で支払った額が、暦月(月の初めから終わりまで)で一定額を超えた場合に、その超えた金額を支給する制度です。
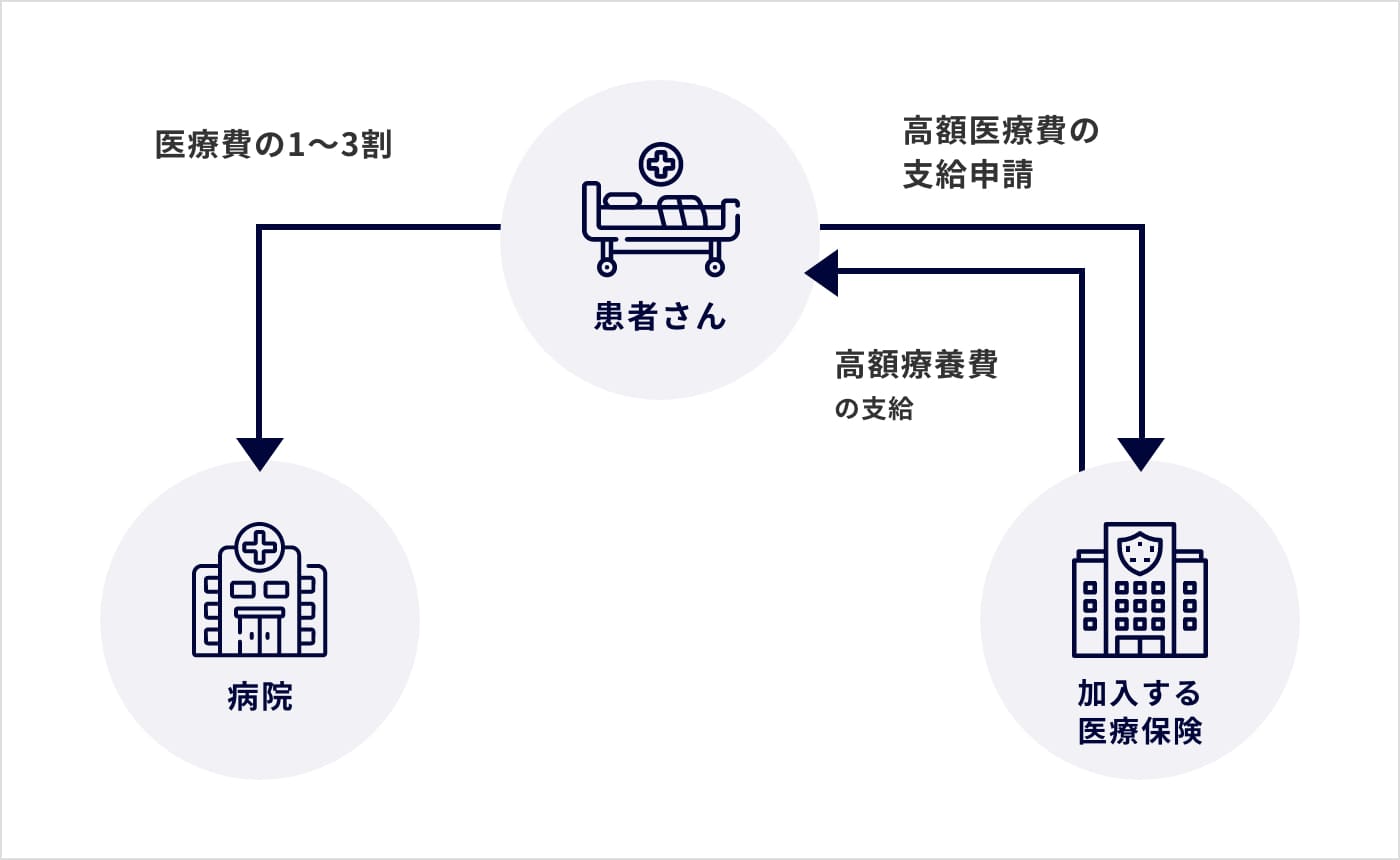
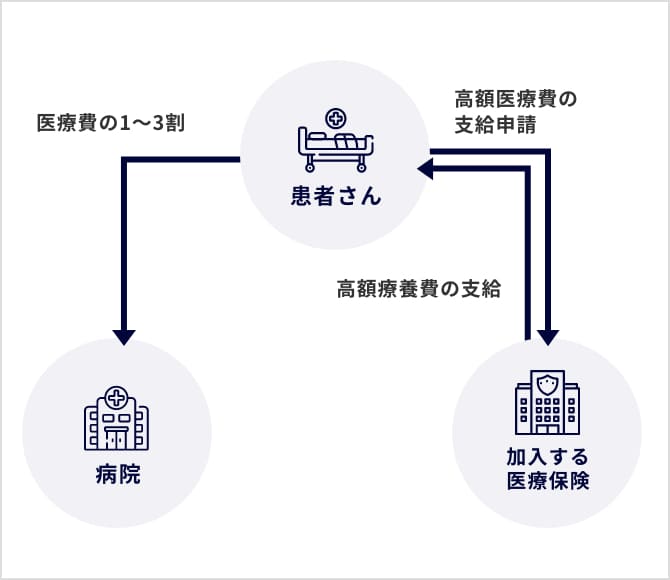
詳しくは厚生労働省webサイトをご覧ください。
交通アクセス Access
電車でお越しの方
京王線 「国領駅」より徒歩12分
バスでお越しの方
-
京王線 調布駅
調布駅南口より約10分
京王バス つつじヶ丘駅南口行 慈恵医大第三病院前下車
小田急バス 成城学園前駅西口・渋谷駅・二子玉川駅・
狛江駅北口行 慈恵医大第三病院前下車 -
京王線 国領駅
国領駅から約4分
小田急バス 狛江駅北口・狛江営業所行
慈恵医大第三病院前下車
小田急線
狛江駅北口より約10分
-
小田急バス 武蔵境駅南口・調布駅南口行
慈恵医大第三病院前 下車京王バス 調布駅南口行 慈恵医大第三病院前 下車
-
小田急バス 慈恵医大第三病院行 終点 下車
京王バス 調布車庫前行 慈恵医大第三病院前下車